زراعة كلى الخنازير في البشر تقترب من تحقيق النجاح كما لم نتصور
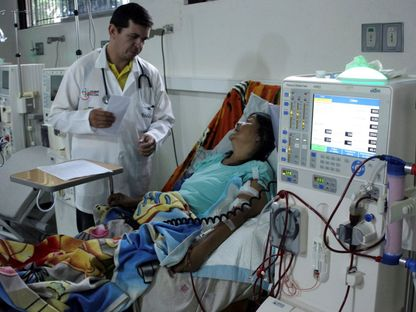
خرائط تفصيلية تضع أساسيات لفهم التفاعل المناعي في زراعة الأعضاء من الخنازير
تمكن باحثون من رسم خرائط دقيقة لكيفية تفاعل الخلايا المناعية البشرية مع أنسجة كلى الخنازير المزروعة، وذلك باستخدام تقنيات تصوير جزيئي مكاني متطورة. ويعد هذا التقدم خطوة مهمة نحو تحسين فهم عمليات الرفض المناعي، مما يفتح آفاقاً جديدة لتطوير علاجات أكثر فاعلية وتقليل إحتمالية رفض الأعضاء المزروعة.
تحديد الاستجابة المناعية المبكرة وتوقيت التدخل العلاجي
- اكتشف الباحثون علامات جزيئية مبكرة تشير إلى حدوث الرفض، حيث ظهرت في اليوم العاشر بعد الزرع، وبلغت ذروتها في اليوم الثلاثين والثالث والثلاثين.
- الدراسة أكدت أن الرفض لا يبدأ بسرعة فحسب، بل يتطور ويتغير عبر الوقت، مما يوفر نافذة زمنية حاسمة للتدخل العلاجي المستهدف.
- مراقبة الاستجابات المناعية على مدى 61 يوماً بعد الزرع مكنت الفريق من تحديد «نافذة زمنية حرجة» يمكن خلالها تطبيق استراتيجيات علاجية لمنع أو تقليل الرفض.
آليات الرفض المناعي والجزيئات المشاركة
تتعامل جسيمات المناعة مع الأنسجة المزروعة عبر آليتين رئيسيتين:
- الرفض بواسطة الخلايا التائية: حيث تهاجم الخلايا اللمفاوية التائية الأنسجة الغريبة، مما يؤدي إلى تلف الأنسجة.
- الرفض بواسطة الأجسام المضادة: حيث تتشكل الأجسام المضادة ضد مستضدات العضو المزروع، وتتفاعل مع بطانة الأوعية الدموية، مما يحفز استجابة مناعية متجددة وتلف العضو.
تطور التجارب السريرية وزراعة الأعضاء المعدلة وراثياً
تشهد الفترة الحالية محاولة لتطبيق نتائج الأبحاث على البشر، مع بداية أولى التجارب السريرية لزرع كلى من الخنازير المعدلة وراثياً في متلقين بشريين. والهدف هو التوصل إلى حلاً فعالًا لتخطي حاجز الرفض المناعي، وذلك عن طريق:
- تعديل جينات الخنازير لإضافة جينات بشرية لتعزيز التوافق المناعي.
- تعطيل جينات قد تثير رفضاً مناعياً بشرياً أو تؤدي إلى مشاكل في النمو أو الالتهاب.
حالات زراعة الكلى من الخنازير المعدلة وراثياً
- في مارس 2024، تلقى رجل يبلغ من العمر 62 عاماً زرع كلية من خنزير معدل وراثياً، وظهرت الكلية بوظيفة جيدة خلال الشهر الأول، رغم وفاة المريض بعد حوالي شهرين، مع تأكيد أن السبب لم يكن مرتبطاً بالرفض.
- وفي نوفمبر من نفس العام، تلقت امرأة من ألاباما كلية من خنزير معدل، وظلت تعمل لمدة 130 يوماً قبل أن تُزال نتيجة رفض حاد.
رسم خريطة التفاعل المناعي وتطوير العلاجات
تقدم الدراسة الحالية أدق خريطة حتى الآن لفهم كيف تتفاعل خلايا المناعة مع الأنسجة المزروعة، مع التركيز على دور خلايا البلعمة الكبيرة (الماكروفاج) والخلايا النخاعية، التي كانت الأبرز في عمليات الرفض. ومن خلال استخدام خوارزميات معلوماتية بيوكيميائية، تمكن الباحثون من:
- تمييز خلايا المناعة البشرية عن خلايا الأنسجة البنيوية للخنازير بشكل دقيق.
- رسم مسارات تسلل خلايا الجهاز المناعي إلى العضو المزروع.
- مراقبة تأثير التدخلات العلاجية وتحديد انخفاض مؤشرات الرفض عند بدء العلاج في المراحل المبكرة.
تحديات نقص الأعضاء والحلول المناعية
على الرغم من التقدم، لا تزال أزمة نقص الأعضاء تمثل تحدياً إنسانياً كبيراً، حيث يشهد العالم نقصاً حاداً في الأعضاء المتاحة للزراعة. وتقدر البيانات أن الطلب على الأعضاء يفوق بكثير العرض، مع وجود آلاف المرضى على قوائم الانتظار، وغالبيتهم من مرضى الكلى.
وفي ظل زيادة نشاط عمليات الزراعة، لا تزال معدلات الموت مرتفعة بين المرضى خلال انتظارهم للأعضاء، الأمر الذي يدفع نحو الاعتماد على زراعة الأعضاء من الخنازير المعدلة وراثياً كمصدر بديل وواعد.
آفاق مستقبلية وتوقعات
نظرًا للفهم العميق لمفهوم الرفض المناعي، يبقى الأمل قائماً في أن تتطور عمليات زراعة الأعضاء من الخنازير لتصبح خياراً علاجياً روتينياً خلال العقد القادم، مع إجراء تحسينات مستمرة على التكنولوجيا والجينات المعدلة، بالإضافة إلى تطوير بروتوكولات متابعة مبكرة.
يؤكد الخبراء أن هذا المسار قد يغير بشكل جذري مستقبل زراعة الأعضاء، ويقلل بشكل كبير من معاناة المرضى حول العالم.